Một lọ thuốc miễn dịch chữa ung thư có giá 62 triệu đồng
Từ cuối năm 2017, liệu pháp điều trị ung thư bằng miễn dịch đã được Cục Quản lý Dược, Bộ Y tế cấp visa lưu hành thuốc điều trị cho bệnh nhân ung thư hắc tố melanoma tiến triển (không thể cắt bỏ hoặc đã di căn), ung thư phổi không tế bào nhỏ, ung thư bàng quang, đầu cổ...
Trước đó vào năm 2011, Cục Quản lý Thực phẩm và Dược phẩm Mỹ (FDA) của Mỹ công nhận loại thuốc miễn dịch đầu tiên điều trị ung thư hắc tố melanoma.
Những năm sau, 2013, 2015, 2016 đều công nhận các thuốc miễn dịch điều trị ung thư phổi và thận, Hodgkin lymphoma, bàng quang được đưa vào sử dụng. Nhiều loại thuốc miễn dịch khác đang được thử nghiệm lâm sàng giai đoạn cuối trước khi ứng dụng.
Đây là liệu pháp đắt tiền nên chỉ sử dụng cho những bệnh nhân khi các phương pháp cổ điển không đáp ứng. Tại Việt Nam có giá khoảng 62 triệu đồng/lọ thuốc. Còn tại Mỹ người ta ghi nhận một liệu trình điều trị miễn dịch trong 1 số bệnh có thể chỉ định tốn cả 100 nghìn USD.
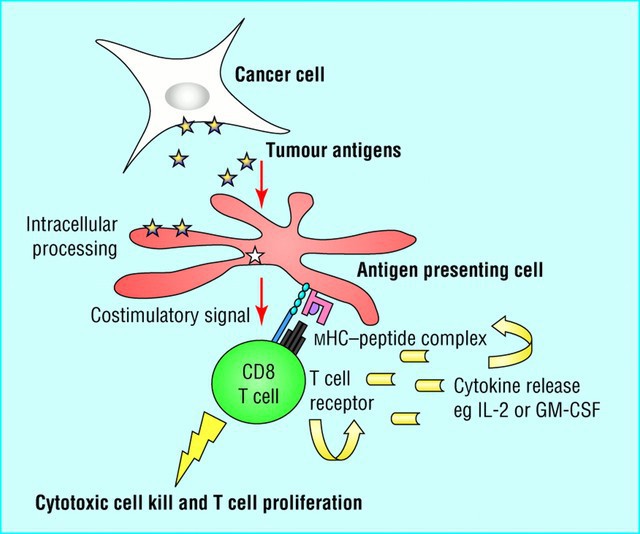
Tại Việt Nam liệu pháp miễn dịch chữa ung thư hiện được áp dụng tại các bệnh viện Ung bướu TP HCM, BV. K Hà Nội, BV. Chợ Rẫy, BV. Bình Dân TP HCM...
Hai tác giả tìm ra liệu pháp miễn dịch này là James P.Allison (Mỹ) và Tasuku Honjo (Nhật Bản) đã giành giải Nobel Y học 2018, công bố hôm 1/10.
Đây là liệu pháp dựa trên cơ chế ức chế chốt kiểm soát miễn dịch ở tế bào ung thư để dùng tế bào T tiêu diệt tế bào ung thư. Các loại thuốc điều chế từ những kháng thể đơn dòng nhằm hóa giải, ức chế các chốt kiểm để trị ung thư, như Ipilimumab (Yervoy), pembrolizumab (Keytruda), nivolumab (Opdivo), atezolizumab (Tecentriq).
Điều trị miễn dịch như nào?
Giáo sư Nguyễn Chấn Hùng, Chủ tịch Hội Ung thư Việt Nam đánh giá thành công của liệu pháp miễn dịch mở ra nhiều hy vọng mới, giúp kho vũ khí điều trị ung thư ngày càng phong phú, với nhiều gam màu tươi sáng hơn.
Mỗi bệnh nhân sẽ có những chỉ định phù hợp, lựa chọn phối hợp với những phương pháp trước đây như phẫu trị, hóa trị, xạ trị, nội tiết, nhắm trúng đích... để có kết quả tốt nhất.
Giáo sư Nguyễn Tuấn – sống tại Úc cho rằng, ung thư là một nhóm bệnh, chứ không phải là một bệnh.
Hiện nay, miễn dịch trị liệu chỉ mới được nghiên cứu trên một số bệnh ung thư như ung thư da và ung thư phổi, còn đối với các bệnh ung thư phổ biến khác thì chứng cứ về hiệu quả lâm sàng của miễn dịch trị liệu chưa rõ ràng. Ngay cả đối với những bệnh được thử nghiệm thì hiệu quả kéo dài tuổi thọ cũng chưa mấy khả quan.

Tuỳ từng bệnh nhân để chỉ định điều trị
Những quan niệm liệu pháp miễn dịch sẽ trị dứt các bệnh ung thư là không đúng với thực tế khoa học. Tuy nhiên, về lâu dài thì chúng ta có quyền hi vọng rằng miễn dịch trị liệu sẽ trở thành một liệu pháp hữu hiệu kéo dài tuổi thọ cho bệnh nhân ung thư.
Nhóm nghiên cứu của Bệnh viện K Hà Nội nghiên cứu trên bệnh nhân ung thư phổi không tế bào nhỏ cho rằng để hoạt động kháng u của hệ miễn dịch hoạt động hiệu quả đòi hỏi các yếu tố như sau:
Nhận biết và có mặt kháng nguyên u vào tế bào T, kích hoạt tế bào T và tấn công trực tiếp vào khối u. Có hai điểm kiểm soát miễn dịch được nhận biết và sử dụng làm đích nhắm trong điều trị ung thư phổi không thế bào nhỏ là Cytotoxic, T-lymphocyte antiegen 4 (CTLA-4 và programmed death receptoe1 (PD-1)
Hoạt động của kháng thế đơn dòng kháng PD1 và PD-L1 là ngăn cẳn gắn kết của PD1 trên bề mặt tế bào T vào hai chuỗi ligant của nó là PD – L1 và PD – L2 trên bề mặt tế bào u kháng PD- 1.
Cùng với ưu điểm giảm thiểu độc tính độ 3 - 5, đây là cách điều trị đem lại ưu thế lớn so với hoá trị cổ điển. Bước đầu cho thấy có hiệu quả khi kết hợp điều trị kết hợp với hoá chất chuẩn như Paclitaxel – carboplatin điều trị bước 1 ung thư tế bào vẩy.
Theo một giảng viên bộ môn ung bướu, không còn nghi ngờ là một thành công lâm sàng đã mở ra một lĩnh vực trị liệu mới, cơ quan FDA Hoa Kỳ đã nhìn nhận ra liệu pháp CTLA4, nhanh chóng theo sâu bằng những ghi nhận với nhưng dữ liệu lâm sàng đáng khích lệ của liệu pháp kháng PD-1.
Một sự hiểu biết tường tận tìm thấy tiềm năng của hệ thống miễn dịch nội sinh của bệnh nhân ung thư khi mà sự kìm hãm của hệ thống miễn dịch đã được phóng thích.
Những cơ hội thăm dò đích kiểm soát miễn dịch có tiềm năng đặt ra hai thách thức, thứ nhất là sự định nghĩa những dấu ấn sinh học tiềm năng, có thể xác định lộ trình kiểm soát miễn dịch như thế nào, hay những lộ trình nào, chiếm ưu thế trong một khối u đặc biệt, đó cũng là việc tối cần thiết để hướng dẫn lựa chọn ức chế.



